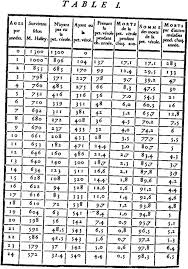
W obliczu zmian klimatycznych, wzrostu mobilności towarów (np. zwiększony ruch przez porty w Trójmieście i Świnoujściu) i ludzi (np. kolejne rekordy w regionalnych portach lotniczych, przewidywane na rok 2025), rosnącej liczby migracji (np. wojna na Ukrainie czy migracja z Globalnego Południa), starzenia się społeczeństwa oraz urbanizacji metropolii z jednoczesnym wyludnieniem prowincji, naszym celem jest przewidzenie obecnych i potencjalnych zagrożeń zdrowotnych w obszarze zagrożeń biologicznych (głównie choroby zakaźne) w Polsce w 2025 roku.
Rok 2025 ma być rokiem Edukacji Zdrowotnej i Profilaktyki, a 1 stycznia 2025 roku wejdzie w życie ustawa o ochronie ludności i obronie cywilnej. Również 1 stycznia 2025 r. Polska objęła przewodnictwo w Radzie Unii Europejskiej na najbliższe 6 miesięcy pod hasłem „Bezpieczeństwo, Europo!” i jeżeli coś się wtedy wydarzy epidemiologicznego w UE, to Polska będzie zmuszona koordynować działania (przyjemniej w kwestii organizowania spotkań itp.). Stąd bezpieczeństwo zdrowotne populacji, przynajmniej w sferze deklaratywnej, będzie priorytetem.
Jedno Zdrowie
Koncepcja „Jednego Zdrowia” (One Health) zakłada, że zdrowie ludzi, zwierząt i środowiska są ze sobą ściśle powiązane. Fale upałów, susze, powodzie, pożary – ich częstotliwość i intensywność prawdopodobnie wzrośnie lokalnie, wpływając negatywnie na zdrowie ludzi, zwierząt i stan ekosystemów. Z drugiej strony zmniejszona liczba dni chłodnych może wpłynąć na zmniejszenie intensywności ogrzewania, dzięki czemu jakość powietrza w wielu miastach i miasteczkach może być tak dobra, jak w szczycie pandemii, kiedy gospodarka stanęła. Istotnym elementem adaptacji jest przygotowanie społeczeństwa do właściwych zachowań w sytuacjach zagrożenia. Rok 2025 będzie kolejnym rokiem zwiększonej, wymuszonej aktywności inspektorów sanitarnych, weterynaryjnych i ochrony roślin, którzy będą nadzorować zabezpieczenie granicy przed zawleczeniem do kraju chorób szczególnie niebezpiecznych i wysoce zakaźnych w przejściach drogowych, kolejowych, lotniczych, rzecznych i morskich przejść granicznych oraz portów lotniczych i morskich. Ochrona portu w Gdyni przed ASF w 2024 roku wskazuje, jak ważne jest utrzymanie epidemii i epizootii pod kontrolą, aby gospodarka mogła funkcjonować, a nawet się rozwijać. Rok 2022 był rokiem wojennym, w którym większość obostrzeń, z przyczyn humanitarnych, zniesiono. Z kolei rok 2023 przyniósł konflikt na tle bezpieczeństwa żywności z Ukrainy. Edukacja zdrowotna ma wraz z początkiem nowego roku szkolnego 2025/2024 wejdzie do szkół, jednak eliminacja wcześniej z programu biologii wielu tematów z zakresu chorób zakaźny czy rozumienia interakcji człowiek -środowisko zasiewa odrobinę sceptycyzmu co do rzeczywistej skuteczności tych programów.

Covid
Wydaje się, że szczyt zachorowań na COVID-19 w Polsce przypadł na okolice końca października 2024 roku i obecnie krążące warianty nie stanowią konkurencji dla innych typowych zakażeń grypopodobnych. Zgodnie z sytuacją na świecie, nie przewiduje się, aby do wiosny/lata wyłoniły się nowe warianty mogące wpłynąć na obecny sezon infekcyjny. Szczególne środki zapobiegawcze wykraczające poza standardowe zachowanie higieny respiratoryjnej w obecnym sezonie infekcyjnym raczej nie będą konieczne. Zgodnie z zeszłorocznymi obserwacjami, COVID-19 może spowodować falę wakacyjną, ale to dużo zależy od przełamywania odporności nowych wariantów.
Krztusiec
Po szczycie zachorowań we wrześniu i październiku 2024 roku (na poziomie 5 tys. przypadków miesięcznie, niespotykanym w Polsce od dziesięcioleci), sytuacja się stabilizuje, gdyż ze względu na znaną sezonowość zazwyczaj obserwuje się szczyt zachorowań wczesną jesienią (i tak było w roku 2024). Również ze względu na cykliczność zachorowań (nabywanie odporności czasowej przez osoby, które chorowały) i objęcie większej części populacji szczepieniami przypominającymi typu DTP (np. poekspozycyjnymi na terenach powodziowych czy w innych programach o których więcej będzie w paragrafie o szczepieniach), poziom zachorowań w 2025 roku nie powinien być aż tak wysoki, jak w 2024.
Inne zakażenia związane z sezonem infekcyjnym 2024/2025
Mykoplazma w pierwszej części sezonu infekcyjnego jeszcze w 2024 dosyć mocno się wybiła ponad przeciętne występowanie. Standardowo należy oczekiwać jeszcze dużej aktywności na początku 2025, ale w przyszłym sezonie liczba zakażeń najprawdopodobniej spadnie, zgodnie z obserwowanymi cyklami epidemii. W ostatnim czasie media zaczęły interesować się przypadkami zakażeń hMPV (metapneumowirus) w Chinach. Jest wirus znany i występujący również w Europie falami, w związku z tym, że nie zaobserwowano zmian w obrazie klinicznym, ani w zakaźności, nie powinno to stanowić szczególnego nowe zagrożenia na chwilę obecną. Obserwujemy wzrost liczby rejestrowanych zakażeń RSV (ale w większości można wytłumaczyć dostępnością testów) – więc ciężko jednoznacznie stwierdzić, czy sytuacja epidemiologiczna się szczególnie pogarsza, ale na pewno się nie poprawia. Święta Bożego Narodzenia oraz okres około sylwestrowy ma to do siebie, że powoduje dużą migrację zewnętrzną i wewnętrzną. Z związku z tym dojedzie do wymieszania puli patogenów i importu nowych wariantów z zagranicy. Po powrocie do szkół i miejsc pracy nastąpi transmisja lokalna i prawdopodobnie któryś z patogenów (ja stawiam na grypę A) zapikuje pod koniec stycznia (żeby się uspokoić w sezonie feryjnym).
Wojna na Ukrainie
Jeszcze jesienią 2024 roku zastanawialiśmy się, czy Rosja znowu nie użyje uchodźców (przez masową emigrację) z Ukrainy jako broni, w postaci fali (niosącej na przykład choroby układu oddechowego). Tak to jest, że nawet jeżeli celem migracji jest np. Europa Zachodnia, to i tak przez Polskę większość migrantów musi się przedostać. Jednak wola przetrwania narodu ukraińskiego i już skromne możliwości masowego rażenia infrastruktury krytycznej, komunalnej środkami konwencjonalnymi przez Rosję spowodowały odejście od tej taktyki przez ten kraj (który kolejno próbował wywołać głód na świecie w 2022 roku, chłód i brak prądu w miastach ukraińskich w 2023 roku czy katastrofy ekologiczne w 2024 roku). Stąd migracje przez Polskę z/na Ukrainę raczej nie będą stanowić znacznego ryzyka. Oczywiście nie oznacza to, iż zupełnie nie można się spodziewać zagrożeń z tej strony. Warto podkreślić wykrycie wirusa polio w ściekach m.in. na Podkarpaciu (będącym bramą na Ukrainę i najbliższym lotniskiem, z którego można podróżować dalej na wschód, np. w celach religijnych z obszarów historycznej Palestyny). Z interpretacją tej informacji należy zachować dużą powściągliwość, gdyż wirusy polio regularnie wykrywa się w hubach w Europie, jakimi są np. porty lotnicze (jak Okęcie). Również liczba pacjentów (żołnierzy) z Ukrainy leczonych agresywnie na miejscu (głównie w szpitalach polowych) antybiotykami podlegającymi ograniczeniom i ochronie maleje w Polsce. W związku z tym, jeżeli wojna nie eskaluje, to problem wojennej antybiotykooporności będzie się zmniejszał (przynajmniej w Polsce). Mamy w 2024 roku pierwszy od rozpoczęcia wojny spadek wykrywanych zakażeń HIV. Gwałtowny przyrost w latach 2022-2023 był konsekwencją m.in. mieszania się populacji z obszarów postradzieckich (głównie ukraińskiej z polską) w różnych konfiguracjach związków romantycznych. Inwazja rosyjska na Ukrainę stanowi poważne wyzwanie dla walki z epidemią HIV. Choć na razie nie ma jednoznacznych danych wskazujących na gwałtowny wzrost liczby zakażeń (choć z powodu zmiany zachowań seksualnych i zakłócenia leczenia ART tendencja spadkowa wyhamowała), to wśród aktywnych seksualnie osób pochodzących ze wschodniej Ukrainy (główne pochodzenie uchodźców) prewalencja sięga 2%. Stąd nawet w przypadku skutecznych kampanii informacyjnych musimy oczekiwać stałej, wysokiej zapadalności na poziomie 2000-2500 przypadków w roku 2025. Poprawę sytuacji będzie stanowił również fakt, że napływ nowych imigrantów do Polski od 2023 roku spowolnił, a młodzież pochodzenia imigranckiego wchodząca w aktywność seksualną już w Polsce, nie będzie już podlegała tak wysokiej presji wirusa, jak w obszarze natywnym. Dotyczyć to powinno również innych chorób przenoszonych drogą płciową. W miastach akademickich, z coraz większym umiędzynarodowieniem i zmianami w seksualności populacji lokalnej (głównie w tzw. wielkiej piątce Warszawie, Wrocławiu, Krakowie, Trójmieście i Poznaniu), PSSE we współpracy z uczelniami i organizacjami pozarządowymi powinny wznowić inkluzyjne programy bezpiecznego seksu. Gruźlica się również stabilizuje po wzrostach liczby osób leczonych, ale też nowych zachorowaniach w latach 2022-2023. Co prawda będziemy mieć wciąż duży problem z przypadkami MDR (opornymi) przywleczonymi z Ukrainy, jednak transmisja na terenie Polski będzie już maleć. Większy niepokój co do trendu budzi wzrost zapadalności na wirusowe zapalenia wątroby typu A, B i C (WZW A, B i C) w 2024 roku i wzrost liczby miejscowych ognisk w obszarach o dużym udziale imigrantów w populacji (np. we Wrocławiu i Warszawie).
WHO, CDC, FDA, NIH a PIS, PIW, PIOŚ czy PIORiN w nowej sieci nadzoru i wczesnego ostrzegania
Zmiana władzy w USA może pociągnąć za sobą również zmiany w międzynarodowym podejściu do zwalczania chorób zakaźnych. Największe zmiany szykują się w polityce szczepionkowej i podejściu do bioterroryzmu. Nowy doradca ds. zdrowia, Robert F. Kennedy Jr., jest znanym sceptykiem szczepionkowym, proponował ograniczenie obowiązkowych szczepień i restrukturyzację CDC. Z drugiej strony może dojść do ograniczenia funkcjonowania koncernów farmaceutycznych i agroholdingów oraz osłabienia WHO (która to, w przeciwieństwie do ECDC, realnie wspierała Polskę w walce z zagrożeniami epidemiologicznymi po inwazji Rosji w 2022 roku czy ptasiej grypy u kotów w 2023 roku). Na naszym podwórku nowa ustawa o ochronie ludności i obronie cywilnej wspomina o znaczeniu nadzoru epidemiologicznego i kontroli chorób zakaźnych w kontekście ochrony ludności, narzucając dużą zmianę jakościową w koordynacji między służbami, ale też szpitalami i płatnikami czy organizacjami społecznymi ważnymi w obszarze „Jednego Zdrowia”, jak Polski Związek Łowiecki czy Wędkarski. Co ważne, w końcu będziemy podlegać ministrowi spraw wewnętrznych, a nie nieogarniającym w kontekście kryzysów ministrom zdrowia, rolnictwa czy środowiska. W końcu wykrywanie zagrożeń, powiadamianie, ostrzeganie i alarmowanie o zagrożeniach stanie się ustawowym obowiązkiem nadzoru epidemiologicznego, weterynaryjnego i fitosanitarnego. Mimo że ustawa o ochronie ludności już weszła w życie, wciąż szefowie podmiotów (na podstawie kilku rozmów osobistych) z listy nie zostali poinformowani, kiedy i jak odbędą się szkolenia w celu koordynacji działań w zakresie wspólnego monitorowania i przeciwdziałania zagrożeniom. Zgodnie z ustawą szefowie muszą być przeszkoleni do 31 marca 2025 roku i miejmy nadzieję, że tak się stanie… Również w związku z prezydencją Polski w UE nasze instytucje będą miały okazję być gospodarzami (a reprezentanci z Polski będą również specjalnymi gośćmi) wydarzeń międzynarodowych związanych z bezpieczeństwem zdrowotnym czy epidemiologicznym.
Szczepienia
W programie szczepień na rok 2025 wprowadzono kilka istotnych zmian. Dodano szczepienie przeciwko mpox (dawniej małpia ospa), a także zaktualizowano wytyczne dotyczące szczepień przeciwko RSV. Ułatwiono również kwalifikację do szczepienia przeciw wściekliźnie, co może okazać się kluczowe w sytuacjach nadzwyczajnych, jak powódź. Ponadto od 2025 roku szczepienie przeciw krztuścowi będzie bezpłatne dla wybranych grup dorosłych, między innymi dla kobiet w ciąży. Ma to duże znaczenie epidemiologiczne, bo w związku z dużą presją krztuśca należy przekonać lekarzy prowadzących ciąże, aby kierowali wszystkie nieszczepione w ostatnich 10 latach kobiety bez przeciwwskazań. W populacji ogólnej również należy promować doszczepianie preparatami zawierającymi antygeny krztuśca. Od 1 września 2024 roku w Polsce realizowany jest powszechny program szczepień przeciw HPV (również w szkołach), który obejmuje dzieci w wieku od ukończenia 9. roku życia do ukończenia 14. roku życia (9-walentną szczepionką Gardasil). Dodatkowo szczepionka dwuwalentna Cervarix dostępna jest bezpłatnie w ramach refundacji osobom w wieku od ukończenia 9. roku życia do ukończenia 18. roku życia. Wydaje się nieuzasadnione (moim zdaniem, ale też na podstawie prac modelowych) ograniczanie dostępu do preparatu Gardasil do 14 roku życia (powinna być brana pod uwagę granica inicjacji seksualnej i lekarz w wywiadzie kwalifikacyjnym mógłby o to pytać). Przeprowadzone rozeznania i wizje lokalne wykazały, że szkoły podstawowe nie mają, tak jak kiedyś gimnazja czy licea, doświadczenia w programach profilaktycznych organizowanych przez samorządy lokalne. Istnieje wiele innych przeciwności w szkołach podstawowych. Również startowanie od 9. roku życia zamiast 12-13. jest wątpliwe epidemiologicznie (ze względu na to, iż punktem końcowym wielu badań wskazujących na skuteczność był 10. rok od szczepienia i, mimo iż wciąż jakaś ochrona rezydualna utrzymuje się później, warto, aby mimo wszystko ten okres obejmował szczyt aktywności seksualnej dziewcząt, szacowany na około 20-22. rok życia w Polsce). Należy wskazać, że kampania informacyjna dotycząca szczepień p/HPV i zamieszanie wokół niej wyrządziły dużo szkód i rok 2025 powinien przynieść uporządkowanie tej kwestii. Wydaje się lepszym rozwiązaniem wprowadzenie szczepień zorganizowanych w szkołach podstawowych w klasie ósmej (dla wszystkich uczniów w województwach zachodniej Polski) i pierwszej klasie szkół ponadpodstawowych (tylko dla uczennic w województwach wschodniej Polski), żeby lepiej dostosować się do wartości prezentowanych w społecznościach lokalnych przy jednoczesnym zachowaniu epidemiologicznej skuteczności i efektywności kosztowej.
Grypa Ptaków
W 2024 roku w USA odnotowano bezprecedensowe przypadki zakażeń ssaków (bydło mleczne, koty i oczywiście ludzi) wysoce zjadliwym wirusem ptasiej grypy (HPAI) A/H5N1, co budzi poważne obawy. Należy obserwować doniesienia światowe, nie tylko z USA. W Kongo-Kinszasie grypa A (być może w połączeniu z innymi patogenami) spowodowała miejscową epidemię pod koniec 2024 roku. Klasyczna grypa A rozpoczyna właśnie swoją falę poświąteczną w Europie i jej apogeum przewidywane jest na okolice stycznia/lutego. Będzie ona pewnie niższa w Polsce niż w szczytowych sezonach 2022/2023 i 2023/2024. Do tej pory transmisja A/H5N1 między ssakami jest o znikomym znaczeniu epidemiologicznym. Transmisja człowiek-człowiek wciąż jest bardzo mało prawdopodobna (są pojedyncze przypadki zakażeń ludzi bez powiązania epidemiologicznego z bydłem lub ptactwem), ale nie jest wykluczone, iż w wyniku dryfu genetycznego czy reasortacji to się zmieni. Migracja ptaków wiosną 2025 roku pokaże, czy ptaki dzikie są znaczącym nośnikiem nowego wariantu wirusa. W związku z tym, że migracja na trasie Ameryka Północna – Europa jest bardzo ograniczona, bardziej prawdopodobne jest dojście szlakiem naturalnym obecnych wariantów przez Afrykę. Oznaczałoby to pojawienie się amerykańskich wariantów najszybciej dopiero z wiosenną migracją w 2026 roku. Nie oznacza to, iż w 2025 roku możemy spać spokojnie w Europie, gdyż przy obecnej mobilności ludzi i zwierząt towarzyszących (np. kotów) oraz transporcie dóbr może dojść do wprowadzenia patogenu za pomocą działalności człowieka.
Należy przypomnieć, że w Polsce i w Europie krążyły wirusy o tropizmie do ssaków (z charakterystycznymi mutacjami w segmencie PB2 RNA) w 2023 roku i są przesłanki wskazujące na endemiczny (europejski) charakter tych mutacji. Warto podkreślić, że między wiosną a zimą 2024 roku odnotowano tylko kilka zogniskowanych obszarów występowania ptasiej grypy (dowolny wariant) u drobiu w Polsce, a spadek intensywności ich występowania jest obserwowalny od 2022 roku. Wydaje się, że grypa ptaków globalnie zmierza w stronę pandemii. W głównym nurcie infosfery widać tendencję do ignorowania problemów, dopóki nie staną się one namacalnym zagrożeniem, a brakuje strategicznego myślenia i planowania na wypadek sytuacji kryzysowych. Eksport drobiu i jaj stanowi ważny element naszej gospodarki, stąd należy to uwzględnić w przygotowaniach na nowy rok. Zwłaszcza, że w USA grypa ptaków poza rynkiem drobiu spowodowała zawirowania w sektorze wołowiny i mleka. W zależności od konstrukcji szczepionki grypy sezonowej dla półkuli północnej w 2025, warto się zastanowić, czy nie objąć darmowymi szczepieniami pracowników w kontakcie ze zwierzętami hodowlanymi i mięsem. Politycy zajmują się pustą retoryką i kampanią wyborczą zamiast realnym rozwiązywaniem problemów, jakim jest przygotowanie planów ewentualnościowych i budowanie odporności.
Zakażenia jelitowe i szpitalne
Rok 2024 był zły pod względem liczby ognisk i zakażeń jelitowych o różnej etiologii (bez wyraźnego związku z powodzią). Po pandemii COVID-19 spadek dbałości o higienę i częstsze jedzenie na zewnątrz – związane z turystyką – mogły zwiększyć ryzyko zakażeń jelitowych. Wysokie temperatury sprzyjają rozwojowi bakterii, takich jak Salmonella, gronkowiec złocisty, E. coli czy pierwotniaków, jak Giardia, co będzie prowadzić do większej liczby ognisk zakażeń. Jednocześnie oporność bakterii na antybiotyki i selektywność szczepów patogennych zwiększają łatwość występowania ognisk w populacjach najbardziej narażonych, np. senioralnych. Druga połowa 2024 roku wskazuje na trend rosnący ognisk (w Polsce, ale też ogólnoeuropejski) spowodowanych przez norowirusy, więc zima 2025 roku powinna również charakteryzować się ponadprzeciętną liczbą ognisk z tego powodu. Mamy stałą tendencję wzrostową w przypadku zakażeń CD (Clostridium difficile) i w związku ze starzeniem się społeczeństwa, niestety, kolejny rok nie powinien być lepszy. Ze względu na pojawiające się i zanikające konkretne geny oporności, wydaje się, iż rok 2025 nie przyniesie tu rewolucji. Wariant z Mutacją OXA-244, który mocno zasygnalizował swoją obecność w latach 2022-2023, wydaje się być pod kontrolą.
Powódź Borys
Powódź w 2024 roku, spowodowana cyklonem Borys, dotknęła region dorzecza Odry. Nie spowodowała jednak znaczących wzrostów zakażeń wodozależnych. Istnieje realna potrzeba zbadania, czy woda powodziowa i gleby w Polsce, a szczególnie ujęcia w postaci studni, stanowią zagrożenie pod kątem obecności bakterii oraz struktury mikrobiotycznej. Dostępne są technologie, takie jak NGS i podejście targetowane, które umożliwiają przeprowadzenie takich badań. W przyszłości konieczne może okazać się wdrożenie systemu ciągłego monitoringu wody płynącej (co będzie wymagać rozwiązania konfliktu kompetencyjnego w tym zakresie). Istnieją również odpowiednie zasoby, takie jak regionalne jednostki badawcze i mikrobiolodzy wojskowi, a także doświadczenia z innych krajów, które można wykorzystać w celu skutecznego przeciwdziałania zagrożeniom. Zwłaszcza że nowa ustawa o ochronie ludności nakazuje wprost państwowym instytutom badawczym i uczelniom czynny udział i udostępnienie środków technicznych na rzecz wojewody w przypadku zagrożenia. Rektorzy i dyrektorzy jednostek powinni odpowiednio poinformować i przeszkolić swój personel na tę okoliczność w roku 2025, gdyż ustawa weszła dziś w życie. Natomiast wykryte pozostałości chemiczne w glebach na terenach popowodziowych nie stanowią zagrożenia dla przyszłych upraw (mimo znalezienia śladowych ilości substancji niebezpiecznych), a ich stężenia w analizowanych próbkach były na poziomie śladowym i nie stanowią zagrożenia dla roślin, a tym samym dla zdrowia zwierząt i człowieka. Należy w 2025 roku zebrać doświadczenia z powodzi i zastanowić się nad nowoczesną koncepcją odpowiedzialności i przygotowania w odniesieniu do tego typu zagrożeń. Ważnym aspektem jest tu komunikacja zdrowotna. Jest to okazja dla Wrocławia do odbudowania swojej potęgi w badaniach zdrowia środowiskowego wód. GIS, GIW, GIOŚ i PIORiN wraz z państwowymi instytutami badawczymi podległymi ministerstwom rolnictwa, zdrowia i środowiska mogłyby właśnie tam powołać wspólny Instytut Wody, który miałby na celu tworzyć zalecenia i posiadać laboratoria specjalistyczne w zakresie bezpieczeństwa wodnego z uwzględnieniem „Jednego Zdrowia”. Bazując na doświadczeniach z inspekcjami: sanitarnymi, ochrony środowiska i weterynaryjnymi, pozytywnie oceniam koordynację służb podczas sytuacji kryzysowej, porównując ją korzystnie do roku 1997. Stan wyjątkowy ułatwia służbom działanie, a publikacja odpowiednich rozporządzeń potrafi zdziałać cuda, co potwierdzają obserwacje braku takiego stanu w województwie podkarpackim w 2023 roku w związku z kryzysem związanym z Legionellą. Mimo pozytywnej oceny policji i wojska, podkreślić należy ich niewystarczającą liczbę oraz rozczarowanie działaniami na szczeblu ponadwojewódzkim i krajowym, z wyjątkiem dobrze ocenianych działań lokalnych. Służby narzekają na brak wiedzy i nieodpowiednie zachowanie laików w sytuacjach kryzysowych. Dodatkowo studenci Uniwersytetu Medycznego we Wrocławiu wykazują brak wiedzy i chęci do nauki o zagrożeniach medycznych i epidemiologicznych związanych z powodzią, co jest szczególnie widoczne wśród przyszłych pielęgniarek (100%) i lekarzy (60%). W roku 2025 dyskusja nad programem nauczania zawodów medycznych powinna zostać podjęta, gdyż oddolnie, ze strony studentów czy kadry, raczej nie będzie ona inicjowana. Jest to typowy konflikt między kompetencjami wymaganymi na potrzeby bezpieczeństwa państwa a dążeniami jednostek do rozwoju w obranych przez siebie obszarach.
Bioterroryzm i biologiczny negacjonizm
Rozwój sztucznej inteligencji niesie ze sobą nowe zagrożenia w obszarze bioterroryzmu i dezinformacji. AI, w tym duże modele językowe, może ułatwiać dostęp do wiedzy i narzędzi niezbędnych do konstruowania broni biologicznej, nawet osobom bez specjalistycznej wiedzy. Modele te mogą generować instrukcje, pomagać w projektowaniu patogenów czy identyfikowaniu słabych punktów w systemach bezpieczeństwa. Chiński DeepSeek v3 to prawdziwy przełom w świecie modeli AI. W testach wyprzedza GPT-4o i Claude 3. Jest on nie tylko wydajny, ale również mniej wymagający sprzętowo niż amerykańskie odpowiedniki, a do tego jest otwarty. Teoretycznie można go postawić w domu na własnych kartach graficznych i nikt nie będzie wiedział, o co jest on pytany. https://chat.deepseek.com/a/chat/s/3f68daa5-86b8-4666-b4ae-15d4ba92a548 Nie ma takich zabezpieczeń, jak u amerykańskich konkurentów. Otwartoźródłowy charakter niektórych modeli AI sprawia, że kontrolowanie ich wykorzystania jest niezwykle trudne, a egzekwowanie ewentualnych regulacji staje się problematyczne, zwłaszcza że modele te mogą być udostępniane w darknecie. Osoby dążące do przeprowadzenia ataku bioterrorystycznego są zazwyczaj silnie zmotywowane, co sprawia, że obejście regulacji jest dla nich wyzwaniem, ale nie barierą nie do pokonania. Obecnie brakuje skutecznych rozwiązań technologicznych i prawnych, które mogłyby zapobiegać wykorzystaniu AI w celach bioterrorystycznych, a dyskusja na ten temat jest dopiero na wczesnym etapie. Należy podkreślić, że Polska jest prawdopodobnie najbardziej podatnym krajem NATO na takie ataki, ze względu na brak obrony cywilnej (w przebudowie) oraz silnie skonfliktowane instytucje wewnętrzne. AI może być również używana do masowego tworzenia i rozpowszechniania dezinformacji, w tym na temat zagrożeń biologicznych, co może prowadzić do paniki, chaosu i utrudniać działania służb. Coraz trudniej będzie odróżnić treści wygenerowane przez AI od prawdziwych informacji, co utrudni weryfikację źródeł i podejmowanie właściwych decyzji. Dezinformacja generowana przez AI może podważać zaufanie do instytucji państwowych, służb medycznych i naukowców, co z kolei utrudni skuteczne reagowanie na kryzysy. Poprawa cyberbezpieczeństwa w kontekście kontroli zakażeń może mieć duże znaczenie, gdyż wrocławska stacja sanitarno-epidemiologiczna padła ofiarą ataku hakerskiego w 2024 roku, co wskazuje na podatność naszych rejestrów zawierających dane wrażliwe w tym zakresie. W przypadku eskalacji w wojnie hybrydowej z Rosją (np. w wyniku blokady Morza Bałtyckiego), kontrola zakażeń i inne działy medycyny, ze względu na swoją łatwość, mogą stać się celem obcych służb. W Polsce brakuje kompleksowych regulacji i wytycznych dotyczących postępowania w przypadku zagrożeń bio/cyber-terrorystycznych, zwłaszcza w kontekście nowych technologii, takich jak AI. Z doświadczeń z grypą ptaków w 2023 roku, katastrofą na Odrze w 2022 roku, Legionellą w 2023 roku czy powodzią w 2024 roku wynika, że brakuje skutecznej koordynacji między różnymi służbami i instytucjami odpowiedzialnymi za bezpieczeństwo biologiczne, a podział kompetencji jest niejasny i komunikacja między nimi jest utrudniona. Nowa ustawa o ochronie cywilnej w końcu nakazuje edukację na poważnym poziomie i rok 2025 będzie rokiem szkoleń w tym zakresie (o 2 lata za późno, ale lepiej później niż wcale). Brakuje również edukacji na temat zagrożeń związanych z AI i bio/cyber-terroryzmem, zarówno wśród decydentów, jak i ogółu społeczeństwa.

Inne zo0nozy
Rok 2025 pokaże, czy wirus Zachodniego Nilu przezimował w Polsce. Zakażenia ptactwa i koni oraz przypadki u ludzi na trasach migracyjnych latem 2024 roku wskazują, że wirus był obecny w wielu miejscach Polski jednocześnie. Badania przeciwciał pokażą, czy doszło do stałej introdukcji wirusa (który obecnie zimą praktycznie się nie rozprzestrzenia z powodu braku wektora). Zakażenia kleszczowe, takie jak borelioza z Lyme i KZM (kleszczowe zapalenie mózgu), niestety rosną i będą rosnąć, gdyż wydłuża się okres aktywności kleszczy. Prawdopodobnie kleszcze uaktywnią się wcześnie wiosną i będą zagrażać do późnej jesieni 2025 roku u ludzi i zwierząt towarzyszących. Od 2022 roku mamy także dosyć dużą aktywność w związku ze wścieklizną w Polsce wschodniej, która utrzymuje się na podobnym poziomie. Niestety, zajęta wojną Ukraina nie daje rady ze zwalczaniem wścieklizny w populacji dzikiej na swoim obszarze, graniczącym z Polską. Dirofilaria (nicień) również jest już obecna mniej więcej w całym kraju i będziemy dalej diagnozować Dirofilariozę u psów w 2025 roku w obszarach, w których wcześniej nie występowała.
Choroby odzwierzęce bez potencjału zoonotyczne jak Choroba niebieskiego języka, ASF, rzekomy pomór drobiu (Newcastle).
Pojawienie się choroby BlueTongue w zachodniej Polsce jesienią 2024 roku nie powinno spowodować jej szybkiego rozprzestrzeniania się w obszarze hodowli bydła ze względu na brak aktywności wektorów (kuczmanów) zimą. Niepokoi jednak duża intensywność ognisk zlokalizowanych w obszarze już zapowietrzonym, stąd konieczne są plany naprawcze wdrożone jeszcze przed wiosną 2025 roku, bo inaczej eliminacja choroby może się nie powieść. Jest to ważne ze względu na potencjalną utratę kolejnych zagranicznych rynków zbytu (póki co nałożone embarga pochodzą z obszarów o drugorzędnym znaczeniu). W przypadku ASF kolejny rok nie powinien się dużo różnić od roku 2024. Większość kraju, gdzie intensywnie hoduje się trzodę chlewną, jest zajęta przez afrykański pomór świń, stąd dalsze rozprzestrzenianie się choroby ma charakter drugorzędny. W związku z endemizacją wirusa na dużych obszarach, jego presja jest niska, ale jednak powoduje konieczność intensywnej bioasekuracji. To niestety powodować będzie obniżoną dochodowość w sektorze trzody chlewnej. Za to rzekomy pomór drobiu będzie się prawdopodobnie rozprzestrzeniał ze wschodu na zachód, gdyż problem występuje za wschodnią granicą Polski i jest to już kolejna introdukcja zakażenia. Dalsze rozprzestrzenianie może być bardzo kosztowne dla branży drobiarskiej. 10 stycznia w Niemczech przy granicy z Polską (ok 60km) potwierdzono pierwszy przypadek pryszczycy (FMD) od wielu lat w naszym regionie. Ludzie co do zasady nie są podatni (udokumentowane zakażenia są niezwykle rzadkie i nie traktuje się tej choroby jako zoonozy), ale z punktu widzenia gospodarczego pojawienie się tej choroby w Polsce (mało prawdopodobne), spowoduje katastrofalne skutki dla hodowli bydła mlecznego i opasowego,
Wycofywanie Środków Ochrony Roślin i Antybiotyków w hodowli
Ograniczenie stosowania antybiotyków w hodowli zwierząt i środków ochrony roślin to kolejny ważny element strategii „Od pola do stołu”. Na podstawie dokumentów unijnych można stwierdzić, że rok 2025 przyniesie skokowe ograniczenia czasowe i całkowite wycofywanie substancji czynnych środków ochrony roślin. Warto podkreślić, że główne agrofagi zbóż, ziemniaków i jabłoni w ostatnich latach są w miarę pod kontrolą, podobnie jak gatunki inwazyjne – nic obecnie nowego się nie dzieje. Od 2025 roku realnie będzie obowiązywać raportowanie ilości antybiotyków stosowanych w hodowli. Należy więc monitorować, czy w związku z ograniczeniami nie dochodzi do ponownej reaktywacji znanych i łatwych w zwalczaniu do tej pory zakażeń bakteryjnych czy pojawienia się innych agrofagów (jak szkodniki). Dużym wyzwaniem mogą się okazać toksyny w żywności pochodzenia roślinnego.

Podsumowanie
Rok 2025 powinien być wykorzystany do:
- wyciągnięcia lekcji z powodzi Borys (choć nie spowodowała znaczących wzrostów zakażeń wodozależnych, ale istnieje luka w badaniach mikrobiologicznych czy w komunikacji)
- przygotowania się na pandemię zoonotyczną grypy ptaków (przypadki zakażeń ssaków wirusem A/H5N1 budzą obawy w Polsce o tak ważnej pozycji przemysłu drobiarskiego)
- Przygotowania na zagrożenia hybrydowe ze strony Rosji (rozwój sztucznej inteligencji niesie ze sobą nowe zagrożenia w obszarze bioterroryzmu i dezinformacji)

Jeśli chodzi o sezon infekcyjny chorób oddechowych, COVID-19 nie stanowi już takiego zagrożenia, jak w poprzednich latach, a obecne warianty nie konkurują z innymi typowymi infekcjami grypopodobnymi. Po szczytach zachorowań na krztusiec w 2024 roku sytuacja się stabilizuje. Migracje z Ukrainy przez Polskę nie stanowią już takiego zagrożenia, jak w poprzednich latach, chociaż nadal istnieje ryzyko związane z chorobami zakaźnymi, takimi jak polio czy HIV. Grypa ptaków stanowi poważne zagrożenie, a przypadki zakażeń ssaków wirusem A/H5N1 budzą obawy. W innych obszarach sytuacja jest w miarę stabilna. Pozostaje więc życzyć, aby rok 2025 był rokiem edukacji zdrowotnej (zwłaszcza w obszarze koordynowania, monitorowania i zwalczania zagrożeń biologicznych) i żeby ta wiedza była jak najmniej potrzebna.
PS. Tekst był pisany przez człowieka (co pewnie widać bo stylistyce), a AI wygenerowała obrazki.
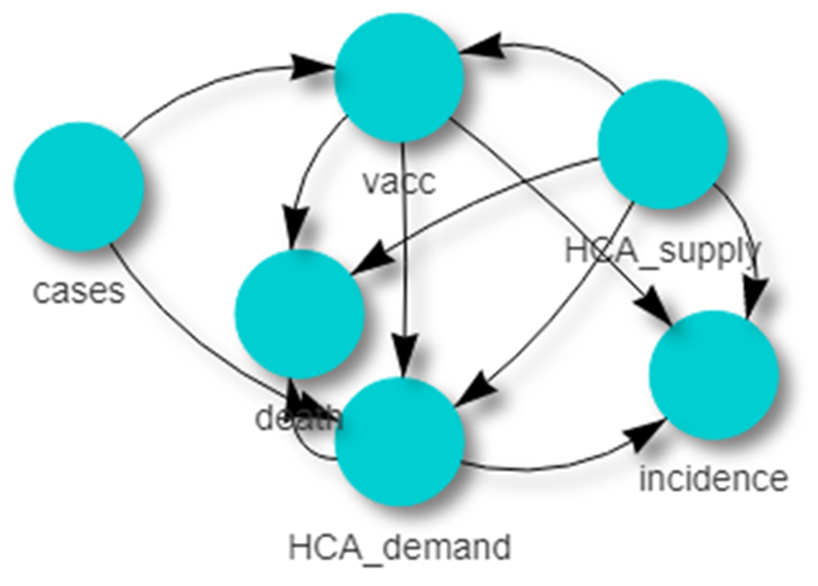
 Głównym błędem w przygotowaniu do tzw “szóstej fali” pandemii było zamrożenie programów telemedycznych, rehabilitacji po-covidowej oraz brak progresu w systemie monitoringu pandemii i jej skutków. Jednak większość planowanych działań w obszarze promocji szczepień, obowiązku zasłaniania ust i nosa, czy lockdownów wydaje się być poprawna. Artykuł ukazał się po redakcji i skróceniu na
Głównym błędem w przygotowaniu do tzw “szóstej fali” pandemii było zamrożenie programów telemedycznych, rehabilitacji po-covidowej oraz brak progresu w systemie monitoringu pandemii i jej skutków. Jednak większość planowanych działań w obszarze promocji szczepień, obowiązku zasłaniania ust i nosa, czy lockdownów wydaje się być poprawna. Artykuł ukazał się po redakcji i skróceniu na 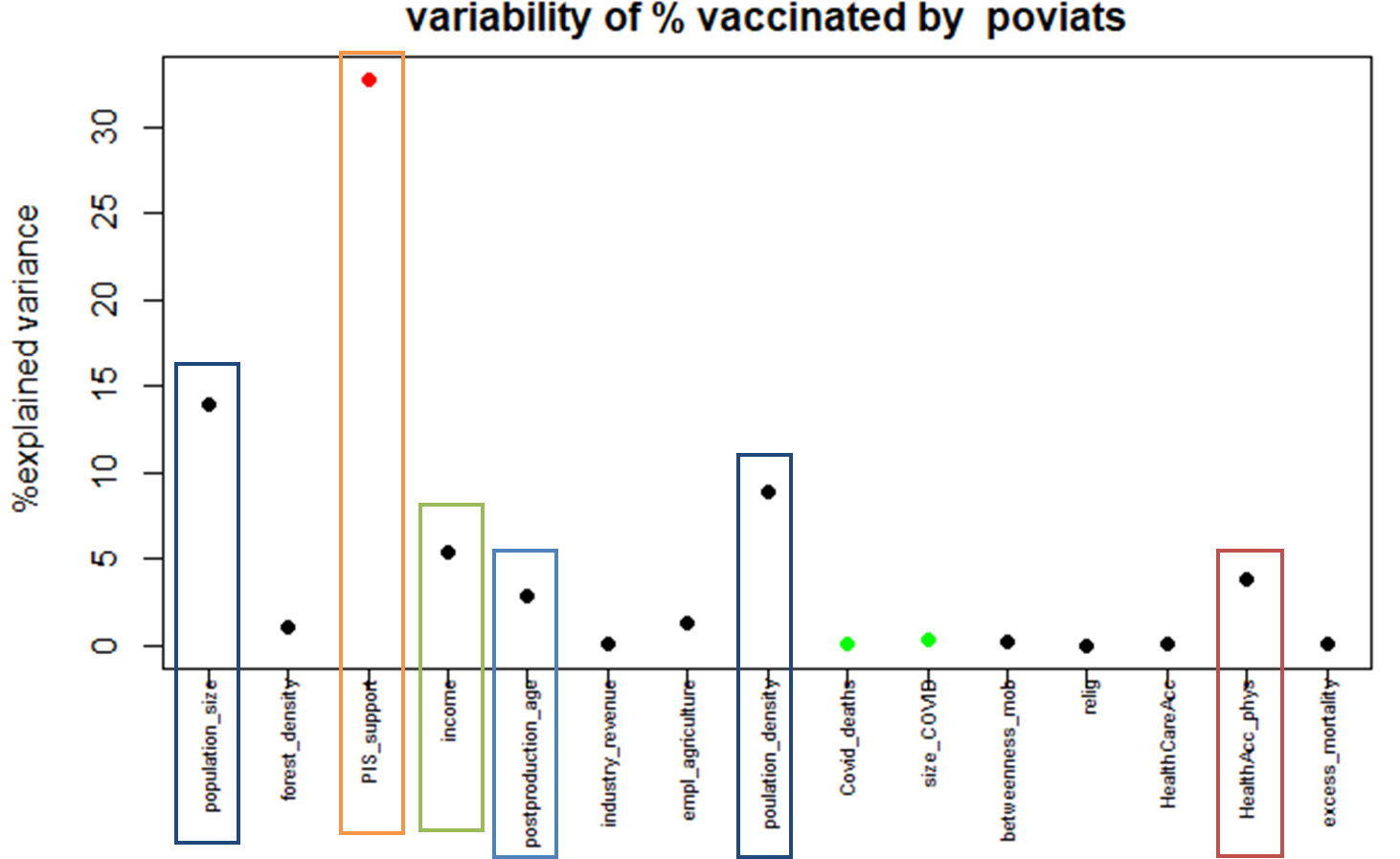
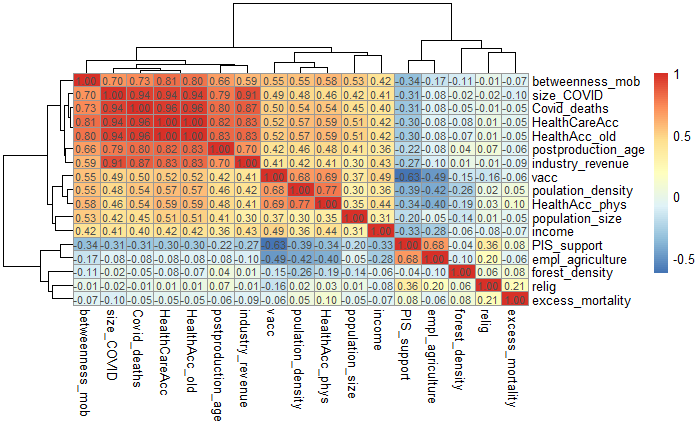
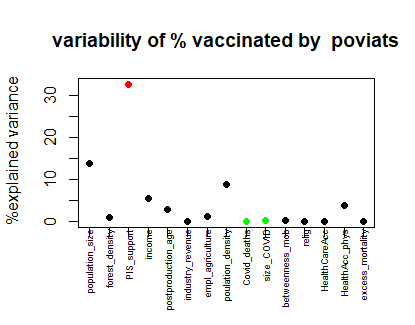
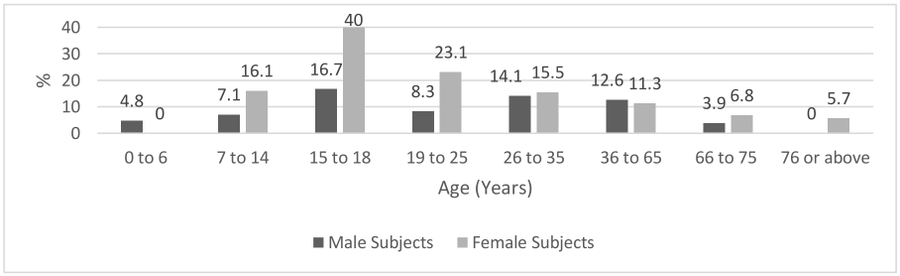
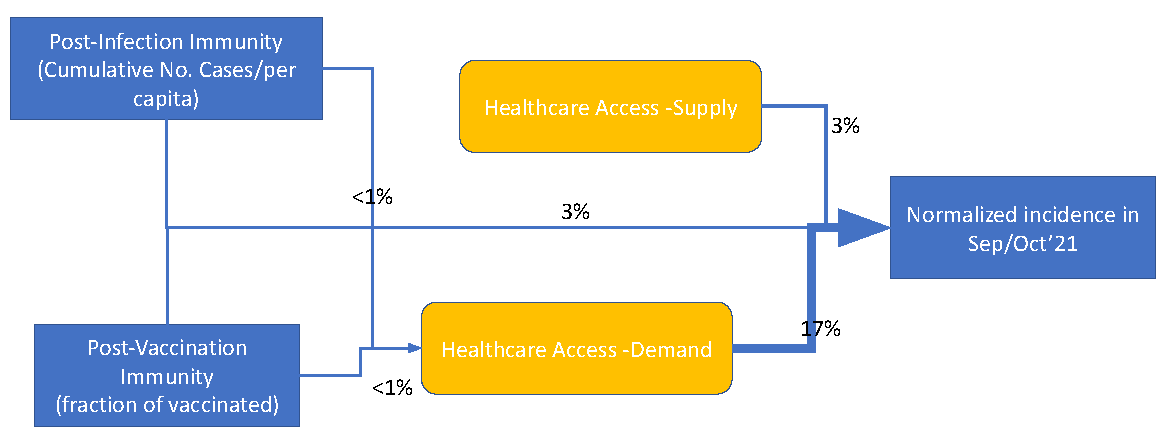 Access to healthcare as an important moderating variable for understanding geography of immunity levels for COVID-19 – preliminary insights from Poland
Access to healthcare as an important moderating variable for understanding geography of immunity levels for COVID-19 – preliminary insights from Poland